Die aufrechte Haltung eines Menschen wird unmittelbar durch die Struktur seiner Wirbelsäule gewährleistet. Die erhöhte Massivität der Wirbelkörper im Lendenbereich, die breiten und kräftigen Beckenknochen und allgemein die gesamte Taille der unteren Extremitäten ermöglichen es ihnen, ihr Eigengewicht, zusätzliche körperliche Aktivität und den Luftdruck zu tragen. Die Wirbelsäule sorgt für die Erhaltung der Form des menschlichen Körpers, die Fähigkeit, verschiedene Bewegungen auszuführen und schützt das Rückenmark, das sich im von den Wirbeln gebildeten Kanal befindet, vor Schäden aller Art.
Dabei helfen die Muskeln, die die Wirbelsäule auf ihrer gesamten Länge begleiten, sowie kräftige Band- und Sehnenapparate. Diese Strukturen sind sowohl funktionell als auch anatomisch sehr eng miteinander verbunden, daher „befallen" die meisten Erkrankungen der osteochondralen Strukturen der Wirbelsäule, insbesondere in späteren Stadien, zwangsläufig den Band-Muskel-Apparat.
Dank einer aufrechten Körperhaltung kann eine Person eine Vielzahl von Aktivitäten ausführen, andererseits ist es jedoch die vertikale Position der Wirbelsäule, die viele ihrer Pathologien sowie Erkrankungen benachbarter Strukturen erklärt. So führen konstanter Luftdruck, erhöhtes Eigengewicht, zusätzliche Belastungen und eine ganze Reihe weiterer Faktoren dazu, dass die aus verschiedenen Geweben bestehenden Bestandteile der Wirbelsäule zu „altern" und „abzunutzen" beginnen und sich regenerieren Die Geschwindigkeit verlangsamt sich deutlich und die Zerstörungsrate steigt.
Verschiedene Teile der Wirbelsäule reagieren unterschiedlich auf den Einfluss ungünstiger Faktoren, d. h. die Häufigkeit degenerativer oder entzündlicher Veränderungen beispielsweise im Hals- und Brustbereich kann unterschiedlich sein. Dies hängt aus vielen Gründen ab, aber die Lendengegend ist die häufigste Entwicklung von Pathologien. Genauer gesagt ist es die Lumbosakralwirbelsäule, die aus fünf beweglichen Lendenwirbeln und mehreren verschmolzenen Kreuzbeinwirbeln besteht, die die maximale Belastung trägt und die meisten funktionellen Aufgaben erfüllt. Daher wird es zum Ort der Entwicklung verschiedener Krankheiten.

Von allen Pathologien, die die Wirbelsäule betreffen, sticht die Osteochondrose der Lendenwirbelsäule hervor, die bei fast allen älteren Menschen in unterschiedlichen Entwicklungsstadien auftritt. Diese Krankheit tritt meist im mittleren Lebensalter und auch bei jungen Menschen auf, was durch eine Vielzahl prädisponierender Faktoren und direkter Ursachen erklärt werden kann. Die lumbale Osteochondrose ist eine sehr polyätiologische Pathologie, die ihr zu einem großen Teil eine enorme gesellschaftliche Bedeutung verleiht. Denn ihre Erscheinungsformen und Folgen können die Leistungsfähigkeit eines Menschen erheblich beeinträchtigen, zu Behinderungen führen, die Lebensqualität und die soziale Anpassung des Patienten beeinträchtigen.
Gründe für die Entwicklung
Der Hauptmechanismus der Erkrankung ist die allmähliche Zerstörung der knorpeligen Bandscheiben, die mehrere Stadien durchläuft und die Entstehung unterschiedlicher Schweregrade der Osteochondrose bestimmt. Die Evolution, die sich um die aufrechte Haltung des Menschen und die Sicherstellung seines intellektuellen Status gekümmert hat, „vergaß" ein so wichtiges Detail wie das Kreislaufnetz des hyaliner Knorpels selbst, das in allen Gelenken, einschließlich der Wirbelsäule, zu finden ist. Seine Nahrung stammt aus dem darunter liegenden Knochengewebe und der Gelenkflüssigkeit, die alle Gelenkhöhlen ausfüllt.
Vielleicht garantiert dieses Merkmal, das im Fehlen von Kapillaren im Knorpelgewebe besteht, die Erfüllung seiner funktionellen Aufgaben maximal. Andererseits führt jede Krankheit oder Verletzung, die die Ernährung des hyaliner Zwischenwirbelknorpels beeinträchtigt, zwangsläufig zum Auftreten dystrophischer Veränderungen. Erschwerend kommt hinzu, dass die Regenerationsfähigkeit der Knorpelscheiben selbst sehr gering ist.
Genau diese negativen Prozesse beginnen im mittleren und höheren Alter, insbesondere bei Osteochondrose bei Frauen und Männern, im Gewebe der Wirbelsäule aufzutreten, und zwar mit etwa gleicher Häufigkeit. Daher gilt der Altersfaktor, der alle inneren Organe und Systeme eines Menschen betrifft und bei ihnen zunehmend degenerativ-dystrophische Veränderungen hervorruft, zu Recht als wichtigste Ursache für die Entstehung einer Osteochondrose.

Aber altersbedingte Phänomene allein können keine pathologischen Merkmale bei verschiedenen Patienten erklären, wie zum Beispiel:
- Zeitpunkt des Auftretens (Manifestation) einer lumbalen Osteochondrose;
- die Geschwindigkeit der Entwicklung des pathologischen Prozesses und die Änderungsrate verschiedener Stadien;
- das Auftreten von Komplikationen;
- Entwicklung einer bestimmten Art von Konsequenzen und Komplikationen.
Natürlich gibt es noch weitere weitere Gründe für die Entstehung der Krankheit sowie verschiedene prädisponierende Faktoren, die durch Umweltbedingungen, den Lebensstil eines Menschen, seinen allgemeinen Gesundheitszustand und die genetischen Eigenschaften seines Körpers bestimmt werden.
Alle diese Punkte lassen sich wie folgt darstellen:
- Verletzungen unterschiedlicher Art und Schwere;
- Wirbelsäulendeformitäten;
- erbliche Veranlagung;
- Autoimmunerkrankungen;
- endokrine Erkrankungen und Stoffwechselstörungen;
- Der Patient ist übergewichtig.
Verschiedene Verletzungen der Wirbelsäule kommen sehr häufig und bei Menschen jeden Alters vor. Sie können sowohl durch den Lebensstil einer Person (übermäßige körperliche Aktivität, Sporttraining) als auch durch die Art der Arbeitstätigkeit verursacht werden. Darüber hinaus kommt es bei Verkehrsunfällen und anderen Unfällen häufig zu Wirbelsäulenverletzungen.
Die Entwicklung einer lumbalen Osteochondrose wird in diesen Fällen als Folge von Verletzungen angesehen, da sich der hyaline Knorpel zwischen den Wirbeln im Gegensatz zum Knochengewebe, das sich recht leicht regeneriert, nicht mehr vollständig erholen kann. Darin beginnen unweigerlich degenerative Prozesse, die dann eine Pathologie bilden.

Wirbelsäulendeformitäten, die in verschiedenen Formen auftreten, können angeboren oder erworben sein. Jede Krümmung (Skoliose, Kyphose, Hyperlordose) beeinträchtigt zwangsläufig die Knorpelstrukturen und verändert auch deren Nährstoff- und Sauerstoffversorgung. Bei angeborenen Deformitäten werden die Phänomene der Osteochondrose natürlich schon in einem früheren Alter erfasst.
Auch die genetischen Eigenschaften des Organismus sind für die meisten Krankheiten von großer Bedeutung. Bei Osteochondrose gibt es jedoch keine direkte Bestätigung für den erblichen Veranlagungsfaktor, das heißt, es gibt keine direkte Vererbung dieser Pathologie unter nahen Verwandten.
Vielmehr spielen bestimmte Stoffwechselstörungen mit dominanter oder rezessiver Vererbung eine indirekte Rolle bei der Entstehung von Pathologien und führen zu pathologischen Prozessen in der Wirbelsäule.
In den letzten Jahrzehnten kam es immer häufiger zu Grunderkrankungen mit autoimmunem Entwicklungsmechanismus, die zur Ursache einer lumbalen Osteochondrose werden. Das „falsche" Verhalten des Immunsystems führt dazu, dass der Körper beginnt, eigenes Gewebe, insbesondere Bindegewebe, zu zerstören. Autoimmunerkrankungen wie systemischer Lupus erythematodes, Rheuma und Sklerodermie „greifen" hauptsächlich das Bindegewebe und die Knorpelstrukturen der Wirbelsäule an.
Häufig führen auch Begleiterkrankungen endokrinen Ursprungs wie Diabetes mellitus, Schilddrüsenfunktionsstörungen, Morbus Cushing sowie Stoffwechselstörungen und Vitamin- und Mineralstoffmangel (Mangel an Vitamin D, C, Gruppe B, Kalzium, Phosphor, Eisen, Kupfer) dazu Entwicklung einer Osteochondrose. . All diese Punkte sind „auslösende" Faktoren, die die Ernährung und den Stoffwechsel der knorpeligen Bandscheiben beeinträchtigen, was sich zwangsläufig sowohl auf deren anatomische Integrität als auch auf ihre Funktionalität auswirkt.

Es sollte auch über einen Faktor wie das Übergewicht einer Person gesprochen werden. Es wurde beobachtet, dass sich bei Patienten mit Übergewicht die lumbale Osteochondrose früher entwickelt und schwerwiegender ist und auch andere Gelenke leiden, insbesondere die unteren Extremitäten. Je größer das Gewicht einer Person ist und je schneller es zunimmt, desto ungünstiger ist der Verlauf der Pathologie, desto größer ist das Risiko von Komplikationen und desto größer ist die Wahrscheinlichkeit einer Behinderung des Patienten.
Stadien der Krankheit
Pathologische Veränderungen, die bei Osteochondrose der Lendenwirbelsäule und anderer Teile der Wirbelsäule auftreten, betreffen hauptsächlich die hyaliner Knorpelscheiben zwischen den Wirbeln. Erst dann treten schmerzhafte Phänomene in den Knochenstrukturen der Wirbelkörper, Gelenkkapseln, Bänder und Muskelgewebe auf, die das Vorliegen eines detaillierteren und vielfältigeren Krankheitsbildes in späteren Stadien der Pathologie sowie die Entstehung von Komplikationen bestimmen der Osteochondrose.
Die Bandscheibe besteht aus zwei Teilen. Der zentrale Bereich wird Nucleus Pulposus genannt, der eine sehr elastische und weiche Struktur hat und die Stoßdämpfungsfunktion der Wirbelsäule übernimmt. Der äußere Teil ist der Anulus fibrosus, der die Funktion hat, die Wirbel zu verbinden und zu stabilisieren. Im Lendenbereich sind die Zwischenwirbelräume mit bis zu 1 cm am höchsten, was durch die erhöhte Belastung dieses speziellen Bereichs der Wirbelsäule erklärt wird.
Zu Beginn der Krankheitsentwicklung, wenn die normale Versorgung des Knorpelgewebes mit Sauerstoff und Nährstoffen gestört ist, verlangsamt sich die Regeneration der Chondrozyten und alte Zellen werden nicht mehr durch neue ersetzt. Auch in der Interzellularflüssigkeit treten negative Prozesse auf, die mit Stoffwechselstörungen und einer vorzeitigen Ausscheidung von Abbauprodukten einhergehen. In diesem Stadium ist es noch möglich, die Regenerationsfähigkeit des Knorpels wiederherzustellen und die Krankheit zu überwinden.
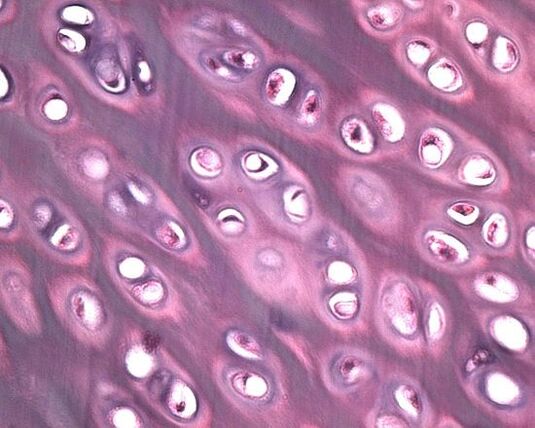
Anschließend beginnen sich die Kollagenfasern der Knorpelscheiben zu zersetzen, was zunächst zu einer teilweisen und dann zur vollständigen Zerstörung der Zwischenwirbelschichten führt. Die Stabilität ganzer Wirbelsäulensegmente geht verloren, und wenn die Faserringe reißen, treten Knorpelstrukturen über die Wirbelsäule hinaus oder in den Wirbelkanal aus. Der letzte Punkt bestimmt den Mechanismus der Bildung von Zwischenwirbelhernien.
Wenn die Knorpelscheiben verschwinden oder durch Bindegewebe ersetzt werden, geht die Stabilität völlig verloren und die Wirbel können übereinander gleiten und werden nur noch durch Bänder an Ort und Stelle gehalten. Dieser Zustand der Spondylolisthesis ist besonders charakteristisch für die Lendenwirbelsäule und wird dann durch Anzeichen einer Schädigung der Zwischenwirbelgelenke, Bänder und Muskeln, die die Wirbelsäule stützen, ergänzt. Wenn die Nervenwurzeln, die paarweise vom Rückenmark ausgehen, am pathologischen Prozess beteiligt sind, entstehen für die Pathologie charakteristische neurologische Symptome.
In der Regel betrifft die Osteochondrose zunächst ein Segment der Wirbelsäule, dann breiten sich degenerativ-dystrophische Prozesse auf andere Teile aus. Die Höhe aller Zwischenwirbelräume nimmt ab, wodurch sich die Wirbelsäule verkürzt (der Mensch wird kleiner), die Instabilität nimmt zu, aber damit geht auch die frühere Beweglichkeit und Elastizität der Wirbelsäule verloren. Nach und nach treten Verformungen auf oder bestehende Krümmungen verstärken sich.
Symptome in verschiedenen Stadien
Die allmähliche Entwicklung der Erkrankung und die zunehmende Schwere pathologischer Veränderungen der Wirbelsäule bestimmen den gesamten Komplex klinischer Symptome der Osteochondrose. Je schwerer die Erkrankung, desto mehr Beschwerden zeigt der Patient, desto stärker ist die Funktionalität der Wirbelsäule eingeschränkt und desto intensiver treten die neurologischen Störungen in Erscheinung.
Die Symptome einer lumbalen Osteochondrose werden durch den Grad der morphologischen Veränderungen bestimmt und mit zunehmender Intensität in vier Pathologiestadien oder -grade zusammengefasst:
- Das erste Stadium ist, wie bereits angedeutet, durch minimale Veränderungen der Knorpelscheiben gekennzeichnet, die reversibel sind. Daher wird es oft als präklinisch bezeichnet. Der Patient verspürt möglicherweise nur leichte Beschwerden, insbesondere nach körperlicher Aktivität. Es ist leicht, es loszuwerden, indem man einfach seine Ernährung anpasst und die körperliche Aktivität normalisiert.
- Osteochondrose der Lendengegend zweiten Grades äußert sich in ausgeprägten klinischen Symptomen. Der Patient leidet unter Schmerzen im unteren Rücken, die während und nach körperlicher Aktivität zunehmen. Aufgrund der starken Schmerzen ist es oft nicht einmal möglich, weiter zu arbeiten. Im zweiten Krankheitsstadium bildet sich zusätzlich ein schützender Muskelkrampf im Lendenbereich. Rückenschmerzen werden oft durch Husten, starkes Drehen oder Beugen verursacht; Es kann auf das Gesäß und die unteren Extremitäten ausstrahlen.
- Im dritten Stadium sind die Symptome der lumbalen Osteochondrose noch intensiver. Aufgrund der entwickelten Instabilität der Wirbelsäule kommt es zu Bandscheibenvorfällen, Spondylolisthesis, Subluxationen und Luxationen der Wirbel, die eine erhebliche Intensität des Schmerzsyndroms bestimmen. Der Patient kann es als „Hexenschuss" empfinden, begleitet von motorischen Veränderungen und Veränderungen der Sensibilität. Darüber hinaus entwickelt sich eine Muskelschwäche in den unteren Extremitäten sowie dysurische und sexuelle Störungen.
- Im letzten, vierten Stadium breitet sich der degenerative Prozess auf den Bandapparat, auf das Nervengewebe des Rückenmarks und seiner Wurzeln, auf die Zwischenwirbelgelenke und Blutgefäße aus. Es bildet sich eine Ankylose der Wirbelsäule, die sich in einem völligen Funktionsversagen äußert, es kommt häufig zu Myelitis, Thrombose der Blutgefäße und Lähmung der Beine.
Durchführung von Diagnosen.
Die meisten Menschen wissen sehr gut, dass es notwendig ist, im Frühstadium der Erkrankung, also bei den ersten Anzeichen, einen Arzt aufzusuchen. Doch in der Praxis kommt es vor, dass man erst dann in die Klinik geht, wenn die Schmerzen im Lendenbereich unerträglich werden und alle möglichen Salben, Gele und Kompressen nicht mehr helfen. Dies geschieht in der Regel im Stadium 2-3 der Osteochondrose, wenn der degenerativ-dystrophische Prozess nicht mehr gestoppt, sondern nur noch geringfügig verlangsamt werden kann.
Die Diagnose und Behandlung der lumbalen Osteochondrose wird von einem Chirurgen und einem Neurologen durchgeführt. Um eine korrekte Diagnose zu stellen und den Grad der Schädigung der Wirbelsäule zu bestimmen, muss der Arzt folgende diagnostische Schritte durchführen:
- Sammeln Sie die Beschwerden des Patienten, klären Sie die Art, den Zeitpunkt des Auftretens und den Verlauf des Schmerzes und stellen Sie das Vorhandensein zusätzlicher Symptome fest;
- die Krankengeschichte klären, also feststellen, wann und wie die ersten Anzeichen einer Osteochondrose auftraten und wie sie sich entwickelten;
- Führen Sie eine äußere Untersuchung des Patienten durch, bei der die Lage von Schmerzpunkten, das Vorhandensein von Muskelkrämpfen, Krümmungen der Wirbelsäule geklärt, der Grad der Funktionsbeeinträchtigung, Veränderungen der Reflexe und der Empfindlichkeit bestimmt werden.
- Führen Sie zusätzlich eine instrumentelle Untersuchung mittels Röntgen und ggf. Computertomographie und Magnetresonanztomographie durch. Mithilfe dieser Studien können wir den Grad der Zerstörung von Knorpel- und Knochengewebe, die Lage der Wirbel, das Vorhandensein von Luxationen, Spondylolisthesis und Zwischenwirbelhernien sowie den Zustand des Muskel-Bandapparates bestimmen.
Der Satz dieser Daten ermöglicht es uns, eine korrekte Diagnose einer Osteochondrose zu formulieren und dabei den betroffenen Abschnitt der Wirbelsäule, den Grad der destruktiven Veränderungen und das Vorliegen von Komplikationen anzugeben. Die Diagnose jedes Patienten kann individuelle Merkmale aufweisen, die die Behandlung der Pathologie, den Einsatz konservativer oder radikaler Methoden bestimmen.

















